Ocrelizumab è il primo farmaco approvato per la forma primaria progressiva della Sclerosi Multipla, per la quale finora non esistevano terapie.
In marzo 2017 FDA (l’Agenzia del Farmaco Statunitense) ha approvato ocrelizumab per la terapia della Sclerosi Multipla primariamente progressiva
Ecco il link all’annuncio ufficiale.
L’approvazione era già attesa per fine dicembre, ma poi FDA l’aveva fatta slittare di qualche mese. La molecola verrà commercializzata dal colosso californiano del biotech Genentech (gruppo Roche) con il nome di Ocrevus®. Si tratta della prima terapia approvata per questa forma altamente debilitante della malattia. In USA sarà disponibile per i pazienti entro due settimane.
OCRELIZUMAB ANCHE IN EUROPA
Nel gennaio 2018 ocrelizumab ha ottenuto l’approvazione europea.
L’approvazione odierna di ocrelizumab nell’Unione Europea rappresenta una notizia straordinaria. Questo farmaco potrebbe costituire una vera e propria svolta nella concezione e nel trattamento attuale della sclerosi multipla.
Gavin Giovannoni – professore di Neurologia – Barts and the London School of Medicine and Dentistry
Queen Mary University of London
Ad ocrelizumab è stato riconosciuto lo status di breakthrough therapy (terapia fortemente innovativa), che ha accelerato le procedure regolatorie. L’approvazione è dunque passata dai 10 mesi standard a 6. Il farmaco costerà 65.000 $ per il trattamento che prevede due infusioni l’anno.
IL CORONAMENTO DI UNA, MILLE CARRIERE DI RICERCATORI
E’ il coronamento di molte carriere di professionisti che hanno lavorato tutta la vita nel tentativo di dare una risposta ai tanti pazienti sofferenti e senza speranza, senza una medicina, nessun apparente progresso nella ricerca.
Medici come Stephen Hauser, statunitense, che ricorda come, quarant’anni fa, la sua attività di neurologo cominciò con il caso di una giovane donna colpita da SM-PP in forma particolarmente aggressiva. Questa tremenda malattia la lasciò incapace di parlare, inghiottire e respirare in brevissimo tempo.
Hauser rammenta la frustrazione di non disporre un farmaco che potesse darle sollievo, rallentare la progressione del suo male, aiutarla in qualsiasi modo. L’esperienza lo segnò tanto da orientare la sua carriera, di lì in poi dedicata esclusivamente alla ricerca sulla SM
Qui spiego cos’è la SM: leggi per un approfondimento
Coinvolto in questa sperimentazione, Hauser non ha accettato compensi da parte delle industrie farmaceutiche. Big Pharma ha finanziato solo le spese di viaggio. Gli spostamenti necessari per portare a termine gli studi sono stati prevedibilmente numerosi. Negli anni numerosi organizzazioni filantropiche hanno finanziato la ricerca del suo laboratorio.
OCRELIZUMAB ATTIVO ANCHE SU ALTRE FORME DI SM?
Già lo scorso autunno il congresso ECTRIMS (European Committee for Treatment and Research in Multiple Sclerosis) tenutosi a Londra aveva illustrato i dati provenienti dai trials clinici.
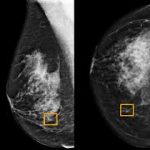
Ora Genentech è in attesa dell’approvazione di Ocrevus® anche per la Sclerosi Multipla recidivante remittente (SM-RR). La sperimentazione ha evidenziato il miglioramento del controllo dei segni clinici della malattia. Ha dimostrato il netto rallentamento nella progressione della disabilità fisica e del numero di lesioni nel tessuto nervoso evidenziabili alla risonanza magnetica.
Gli studi a riguardo sono stati pubblicizzati, acquisendo progressivamente notorietà.
GLI STUDI SU OCRELIZUMAB: OPERA E ORATORIO
OPERA I e OPERA II sono stati condotti su scala mondiale per valutare sicurezza ed efficacia di ocrelizumab rispetto ad Interferone beta-1a (la terapia tradizionale) nella SM-RR (qui il link alla pubblicazione). E nella SM secondariamente progressiva con recidive.
Lo studio ORATORIO ha invece valutato ocrelizumab rispetto al placebo in pazienti affetti da SM-PP (qui vi aggiungo il link all’articolo di NEJM). Gli eventi avversi sono stati per lo più limitati a reazioni all’infusione ed infezioni, da medie a moderate.
OCRELIZUMAB E’ UN FARMACO BIOLOGICO
Ocrelizumab è un anticorpo monoclonale, un farmaco biologico, che si ottiene, cioè, con le biotecnologie.
Per capire come funzionano gli anticorpi monoclonali, occorre comprendere il meccanismo d’azione degli anticorpi più in generale.
Gli anticorpi sono armi dirette contro bersagli proteici (antigeni) che normalmente appartengono ad organismi estranei (per esempio batteri) contro cui il corpo scatena il sistema immunitario allo scopo di difendersi. Gli antigeni sono a loro volta formati da bersagli più piccoli (epitopi).
La differenza fra anticorpi ed anticorpi monoclonali risiede nella maggiore specificità dei secondi. Gli anticorpi monoclonali si legano in maniera specifica ad un preciso epitopo e per questo possono essere sfruttati per progettare trattamenti mirati.
UN TRATTAMENTO MIRATO
In questo caso, ocrelizumab è diretto contro un particolare tipo di linfociti B (chiamati CD20+, dal nome dell’epitopo) coinvolti nella genesi della Sclerosi Multipla. In questo modo il sistema immunitario non viene colpito nel suo complesso, ma solo nelle cellule coinvolte, e si limitano gli effetti collaterali pesanti che ne potrebbero derivare.
L’obiettivo è disattivare solo le reazioni patologiche dell’immunità, lasciando integra la possibilità del corpo di rispondere alle infezioni.
SAPPIAMO DI PIU’ SULLA SCLEROSI MULTIPLA
Il secondo motivo per cui ORATORIO è fondamentale è quello di aver svelato il coinvolgimento delle cellule B nella malattia: fino a quel momento la medicina riteneva che gli unici ad avervi un ruolo fossero i linfociti T.
Per farvi un’idea (molto, ma molto generale) della differenza fra linfociti B e T, sappiate che i primi ci difendono producendo anticorpi, mentre i secondi rilasciando sostanze che eliminano gli agenti estranei.
In che maniera i linfociti B partecipino attivamente al meccanismo patogenetico della Sclerosi Multipla è ancora da chiarire. Di certo si sa che queste cellule costituiscono un ottimo serbatoio per lo sviluppo del virus di Epstein Barr (EBV, responsabile della mononucleosi e appartenente alla famiglia degli Herpes virus). Si pensa che questo microorganismo possa innescare la reazione autoimmunitaria che dà inizio alla SM.
DAL VIRUS ALLA SCLEROSI MULTIPLA
Succederebbe questo: nel tentativo di debellare EBV il sistema immunitario confonderebbe i bersagli scambiando la mielina (la guaina che riveste i nervi) per il virus, distruggendola. Quindi, questa è l’ipotesi: eliminare il reservoir del virus (i linfociti B) potrebbe significare impedire l’attivazione di una risposta autoimmune.
Per sapere cos’è la mielina: leggi qui.










Trackbacks/Pingbacks